Endometrio
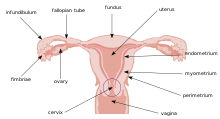
O endometrio é o tecido que reviste a parte interna do útero dos mamíferos. Nas mulleres sofre cambios durante o ciclo menstrual e despréndese e sangra durante a menstruación. No endometrio implántase o embrión.

Funcións
editarO endometrio é a capa máis interna, glandular, da parede do útero e funciona como o revestimento interno uterino que impide a adhesión entre as paredes opostas do miometrio, mantendo aberta a cavidade uterina. Durante o ciclo menstrual ou o ciclo estral, o endometrio crece engrosándose e formando un tecido glandular con moitos vasos sanguíneos. Isto crea un ambiente óptimo para a implantación do blastocisto (fases iniciais do embrión) que chega ao útero. O endometrio ten un grosor medio de 6,7 mm e é detectable con aparellos de ultrasóns.
Durante o embarazo, as glándulas e vasos sanguíneos do endometrio aumentan en tamaño e número. Os espazos vasculares fusiónanse e interconéctanse, formando a placenta, que fornecerá osíxeno e nutrientes ao embrión e feto.
Ciclo
editarO endometrio descámase e rexenérase ciclicamente. Nos humanos e nos grandes simios existe un ciclo menstrual, e noutros mamíferos un ciclo estral. En ambos os casos, o endometrio prolifera inicialmente baixo a influencia dos estróxenos. Porén, unha vez que ten lugar a ovulación, ademais dos estróxenos, o ovario empeza a producir proxesterona. Isto cambia o patrón proliferativo do endometrio transformándoo nun tecido secretor. Finalmente, o endometrio secretror proporciona un ambiente axeitado para a implantación do blastocisto. Se o blastocisto se implanta, entón o endometrio permanece como decidua. A decidua pasa a formar parte da placenta, á que proporciona soporte e protección para a xestación.
Se a estimulación do endometrio é inadecuada debido á falta de hormonas, o endometrio permanece fino e inactivo. Nas mulleres isto ten como resultado a amenorrea. Despois da menopausa, o endometrio é a miúdo descrito como atrófico. Polo contrario, cando o endometrio esta cronicamente exposto aos estróxenos, pero non á proxesterona, pode facerse hiperplásico. O uso por longos períodos de contraceptivos orais con proxesterona potente pode inducir a atrofia do endometrio.[1][2]
Nas mulleres o ciclo de descamamento menstrual e reconstrución do endometrio dura como media uns 28 días. O endometrio desenvólvese en diferentes graos nos distintos mamíferos. A súa formación vese ás veces afectada polas estacións, climas, estrés e outros factores. O endometrio produce certas prostaglandinas en diferentes puntos do ciclo (e relaxina na decidua), que afectan a outras partes do aparato reprodutor feminino.
Histoloxía
editarO endometrio consiste nunha capa simple de epitelio columnar que descansa sobre un estroma, que é unha capa de tecido conectivo que varía en grosor segundo a influencia hormonal. Hai glándulas uterinas tubulares simpes que van da base do estroma á superficie. O estroma está tamén moi vascularizado con arterias espirais. Nunha muller en idade reprodutiva, poden distinguirse dúas capas no endometrio, que son:[3]
- A capa funcional, que é a máis externa e limita coa cavidade uterina. Esta capa fórmase despois do final da menstruación durante a primeira parte do ciclo menstrual. A proliferación é inducida polos estróxenos (na fase folicular do ciclo menstrual), e as transformacións finais nesta capa son inducidas pola proxesterona do corpo lúteo (na fase lútea). Está adaptada a proporcionar un ambiente óptimo para a implantación e crecemento do embrión. Esta é a capa que se desprende completamente durante a menstruación.
- A capa basal, que está debaixo da anterior e limita co miometrio, e que non se desprende durante a menstruación, e a partir da que se rexenera a capa funcional.
En ausencia de proxesterona, as arterias que subministran sangue á capa funcional sofren constrición, polo que as células que irrigaban quedan en isquemia e morren, o que produce a menstruación[4].
É posible identificar a fase do ciclo menstrual observando as diferenzas histolóxicas que experimenta o endometrio. As principais son:
| Fase | Días | Grosor | Epitelio |
| fase menstrual | 1-4 | delgado | ausente |
| fase folicular ou proliferativa | 4-14 | intermedio | columnar |
| fase secrertora | 15-28 | groso | columnar. Tamén son visibles as ramas helicoidais das arterias uterinas |
O tecido coriónico procedente do corion placentario pode dar lugar a marcados cambios no endometrio, coñecidos como reacción de Arias-Stella, que teñen unha aparencia similar ao cáncer.[5]
Patoloxías
editarA adenomiose é o crecemento do endometrio na capa muscular do útero, o miometrio.
A endometriose é o crecemento do tecido endometrial fóra do útero.
O cáncer endometrial é o cáncer máis común do tracto xenital feminino.
A síndrome de Asherman, tamén chamada adherencias intrauterinas ocorre cando a capa basal do endometrio sofre danos con instrumental médico (por exemplo, na dilatación e legrado ou curetaxe) ou infección (por exemplo, tuberculose endometrial) orixinando unha esclerose endometrial e formación de adherencias que entupen parcialmente ou completamente a cavidade uterina.
A condición denominada endometrio delgado pode ser definida como un adelgazamento endometrial ata un grosor de menos de 8 mm. Aparece xeralmente despois da menopausa. Entre os tratamentos que poden mellorar o grosor endometrial están o uso de vitamina E, L-arxinina e sildenafilo citrato (Viagra).[6]
Pode utilizarse o perfil da expresión xénica usando a técnica de micromatrices de ADNc para a diagnose dos trastornos endometriais.[7]
Notas
editar- ↑ Effects of hormone therapy on the endometrium, http://www.ncbi.nlm.nih.gov/pubmed/8426860
- ↑ William's Gynecology, McGraw 2008, Chapter 8, Abnormal Uterine Bleeding
- ↑ Blue Histology - Female Reproductive System. School of Anatomy and Human Biology - The University of Western Australia http://www.lab.anhb.uwa.edu.au/mb140/CorePages/FemaleRepro/FemaleRepro.htm Arquivado 21 de febreiro de 2007 en Wayback Machine. Accessed 20061228 20:35
- ↑ Universités de Fribourg, Lausanne et Berne (Suisse). Role and functional anatomy of the endometrium. Arquivado 23 de setembro de 2019 en Wayback Machine. (en inglés) Último acceso 25 de febreiro de 2012.
- ↑ Arias-Stella, J. (2002). "The Arias-Stella reaction: facts and fancies four decades after.". Adv Anat Pathol 9 (1): 12–23. PMID 11756756.
- ↑ Takasaki A, Tamura H, Miwa I, Taketani T, Shimamura K, Sugino N (2010). "Endometrial growth and uterine blood flow: a pilot study for improving endometrial thickness in the patients with a thin endometrium". Fertil. Steril. 93 (6): 1851–8. PMID 19200982. doi:10.1016/j.fertnstert.2008.12.062.
- ↑ Tseng, L.; Chen, I.; Chen, M.; Yan, H.; Wang, C.; Lee, C. (2010). "Genome-based expression profiling as a single standardized microarray platform for the diagnosis of endometrial disorder: an array of 126-gene model". Fertility and sterility 94 (1): 114–119. doi:10.1016/j.fertnstert.2009.01.130. PMID 19328470.
Véxase tamén
editarOutros artigos
editarLigazóns externas
editar- EmbryologySwiss|gnidation/role02 O endometrio ao longo do ciclo menstrual. Arquivado 23 de setembro de 2019 en Wayback Machine. (en inglés)
- SUNYAnatomyFigs|43|05|15 [1]Arquivado 03 de abril de 2012 en Wayback Machine. - "The uterus, uterine tubes and ovary with associated structures."
- BUHistology|18902loa [2] - "Female Reproductive System uterus, endometrium"
- OklahomaHistology|20_01 [3]
- Histology at utah.edu. Slide is proliferative phase - click forward to see secretory phase