Surfactante pulmonar
O surfactante pulmonar[1][2] ou axente tensioactivo pulmonar[1][2] é un complexo lipoproteico (fosfolipoproteína) que diminúe a tensión superficial nos alvéolos pulmonares, producido polos pneumocitos tipo II, que facilita a respiración. As proteínas e lípidos que compoñen este surfactante teñen ambos unha rexión hidrófila e outra hidrófoba, é dicir, son anfipáticos. O principal compoñente lipídico do surfactante, a dipalmitoilfosfatidilcolina (DPPC), reduce a tensión superficial da interface aire-auga do alvéolo, situándose coas cabezas hidrófilas da molécula na auga e as colas hidrófobas cara ao aire.
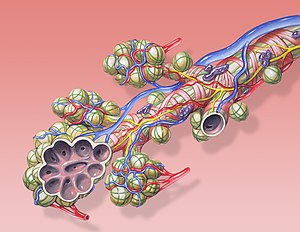
Produción
editarA produción de surfactante nos humanos empeza nos pneumocitos tipo II durante o desenvolvemento pulmonar no estado de saco terminal. Aparecen corpos lamelares no citoplasma destas células ás 20 semanas de xestación. Estes corpos lamelares secrétanse por exocitose na superficie da capa de auga que cobre o espazo alveolar, e alí o surfactante forma unha rede de mielina tubular. Os recentemente nados paridos a termo estímase que teñen nos seus alvéolos uns 100 mg/kg de surfactante, pero os prematuros poden chegar a ter só 4–5 mg/kg. Este surfactante pulmonar pode ser destruído por macrófagos e/ou reabsorbido nas estruturas lamelares dos pneumocitos tipo II. Ata o 90% do surfactante fosfatidilcolina é reciclado do espazo alveolar nun recentemente nado.
As células de Clara tamén producen un compoñente do surfactante pulmonar.
Composición
editarOs compoñentes do surfactante pulmonar son:
- ~40% dipalmitoilfosfatidilcolina (DPPC);
- ∼40% outros fosfolípidos (PC);
- ~5% proteínas asociadas ao surfactante (SP-A, B, C e D);
- Colesterol (lípidos neutros);
- Trazas doutras substancias.
Lípidos
editarDipalmitoilfosfatidilcolina (DPPC)
editarÉ un fosfolípido con dúas cadeas de ácido graxo saturado de 16 carbonos e un grupo fosfato cun grupo amina cuaternaria unido (colina). O DPPC é a molécula de surfactante máis potente da mestura de surfactantes do pulmón. Ten tamén unha maior capacidade de compactación cós outros fosfolípidos, porque a cola hidrófoba se dobra menos. Porén, sen as outras substancias da mestura do surfactante pulmonar, a cinética de adsorción do DPPC é moi lenta. Isto débese principalmente a que a temperatura de transición de fase entre o xel ao cristal líquido do DPPC puro é 41 °C, que é maior ca a temperatura corporal humana.
Outros fosfolípidos
editarAs moléculas de fosfatidilcolina constitúen o ~85% dos lípidos do surfactante pulmonar e teñen cadeas de ácidos graxos saturadas. O fosfatidilglicerol (PG) é un 11% dos lípidos do surfactante, e ten ácidos graxos insaturados que fluidifican a monocapa lipídica na interface. Os lípidos neutros e o colesterol están tamén presentes. Os compoñentes destes lípidos difunden desde o sangue aos pneumocitos de tipo II, onde son ensamblados e empaquetados para a súa secreción nunhas estruturas secretoras da célula chamadas corpos lamelares.
Proteínas
editarAs proteínas supoñen o restante 10% do surfactante. A metade deste 10% son proteínas plasmáticas, pero o resto está formado polas apolipoproteínas SP-A, SP-B , SP-C e SP-D (SP quere dicir "surfactant-associated protein", proteínas asociadas ao surfactante). As apolipoproteínas son producidas pola vía secretora nos pneumocitos tipo II. Sofren moitas modificacións postraducionais, e acaban nos corpos lamelares. Estes son aneis concéntricos de lípidos e proteínas de aproximadamente 1 µm de diámetro.
- A SP-A e a SP-D confiren inmunidade innata, xa que teñen dominios de recoñecemento de carbohidratos que lles permiten cubrir as bacterias e virus e promover así a súa fagocitose polos macrófagos. A SP-A tamén se pensa que está implicada nun mecanismo de retroalimentación negativa para controlar a produción de surfactante.
- A SP-B e SP-C son proteínas de membrana hidrofóbicas que incrementan o grao en que o surfactante se estende pola superficie. A SP-B e a SP-C requírense para un axeitado funcionamento biofísico do pulmón. Os humanos e os animais que naceron coa falta conxénita de SP-B sofren unha insuficiencia respiratoria intratable, e os que carecen de SP-C tenden a desenvolver pneumonite intersticial progresiva.
As proteínas SP reducen a temperatura crítica da fase de transición de DPPC ata un valor de 37 °C,[3] o que mellora a súa adsorción e velocidade de extensión.[4][5] A compresión da interface causa un cambio de fase das moléculas do surfactante líquido-xel ou mesmo xel-sólido. Cómpre unha rápida velocidade de adsorción para manter a integridade da rexión de intercambio de gases dos pulmóns.
Cada proteína SP ten distintas funcións, e actúan sinerxicamente para manter unha interface rica en DPPC durante a expansión e contracción dos pulmóns. Cambios na composición da mestura do surfactante alteran as condicións de presión e temperatura para os cambios de fase e para a forma cristalina dos fosfolípidos.[6] Soamente a fase líquida pode estenderse libremente sobre a superficie para formar unha monocapa. Porén, observouse que se unha rexión pulmonar se expande abruptamente os cristais flotantes rompen como "icebergs". Despois, as proteínas SP atraen selectivamente máis DPPC á interface cós outros fosfolípidos ou o colesterol, que teñen propiedades como surfactantes peores ca as da DPPC. A SP tamén agarra a DPPC á interface para previr que a DPPC sexa espremida fóra da interface cando a área superficial diminúe.[5] Isto tamén reduce a compresibilidade da interface.[7]
Función
editar- Incrementa a compliancia pulmonar.
- Impide a atelectase (colapso do pulmón) ao final da expiración.
- Facilita a recuperación das vías aéreas colapsadas.
Os alvéolos poden compararse a un gas na auga, xa que os alvéolos están húmidos e rodeados por un espazo aéreo central. A tensión superficial actúa na interface aire-auga e tende a facer que a burbulla se faga máis pequena (ao diminuír a área superficial da interface). A presión de gas (P) necesaria para manter o equilibrio entre a forza que tende a colapsar da tensión superficial (γ) e a forza expansora do gas nun alvéolo de raio r exprésase pola lei de Laplace:
Compliancia
editarA compliancia é a capacidade dos pulmóns e tórax de expandirse. A compliancia pulmonar defínese como o cambio de volume por unidade de presión no pulmón. As medidas do volume pulmonar obtidas durante a inflación/deflación controlada dun pulmón normal mostran que os volumes obtidos durante a deflación exceden aos obtidos durante a inflación, a unha presión dada. Esta diferenza de volumes denomínase histérese e débese á tensión superficial aire-auga que se produce ao principio da inflación. Porén, o surfactante diminúe a tensión superficial alveolar, como se ve en casos de meniños prematuros que padecen a síndrome do distrés respiratorio. A tensión superficial normal da auga é de 70 dyn/cm (70 mN/m) e nos pulmóns é de 25 dyn/cm (25 mN/m); porén, ao final da expiración, as moléculas do fosfolípido surfactante comprimidas fan decrecer a tensión superficial moito, case ata cero. Deste modo, o surfactante pulmonar reduce enormemente a tensión superficial, incrementando a compliancia e permitindo que o pulmón se inche moito máis doadamente, eliminando así o esforzo de respirar. Reduce a diferenza de presión necesaria para que o pulmón se inche.
Regulación do tamaño alveolar
editarConforme os alvéolos aumentan de tamaño, o surfactante expándese máis sobre a superficie do líquido. Isto incrementa a tensión superficial desacelerando o grao de expansión do alvéolo. Isto tamén axuda a que todos os alvéolos do pulmón se expandan no mesmo grao, xa que un que se está a expandir máis rápido terá un grande aumento da tensión superficial desacelerando inmediatamente a súa expansión. Isto tamén significa que o grao de encollemento dos alvéolos é máis regular, xa que se un se reduce de tamaño máis rápido a tensión superficial redúcese máis, e así outros alvéolos poden contraerse máis facilmente ca el. Os surfactantes reducen a tensión superficial máis rapidamente cando os alvéolos son máis pequenos porque os surfactantes están máis concentrados.
Impide a acumulación de fluído e mantén as vías aéreas secas
editarAs forzas da tensión superficial tamén extraen fluído desde os capilares aos espazos alveolares. Pero o surfactante reduce a acumulación de fluído e mantén as vías aéreas secas, porque reduce estas forzas.[8]
Inmunidade innata
editarA función inmunitaria do surfactante é atribuída principalmente a dúas proteínas: SP-A e SP-D. Estas proteínas poden unirse aos azucres da superficie dos patóxenos e dese modo opsonizalos (cubrilos), o que facilitará a súa captación polos fagocitos. Tamén regula as respostas inflamatorias e interacciona coas respostas inmunes adaptativas. A degradación do surfactante ou inactivación pode contribuír a aumentar a susceptibilidade do pulmón á inflamación e infección.[9]
Surfactantes artificiais
editarExisten surfactantes artificiais para uso terapéutico. Algúns son sintéticos e outros derivados de surfactantes animais. Algúns son: Exosurf, Pumactant, KL-4, Venticute, Alveofact, Curosurf, Infasurf, Survanta etc. Por exemplo, Exosurf está composto por unha mestura de DPPC con hexadecanol e tiloxapol engadidos como axentes para facilitar a extensión.[10]
Valores da tensión superficial nos pulmóns
editarAínda que a tensión superficial pode ser moi reducida polo surfactante pulmonar, este efecto dependerá da concentración de surfactante na interface. A concentración na interface ten un límite de saturación, o cal depende da temperatura e da composición da mestura. Como durante a ventilación hai unha variación da área superficial do pulmón, a concentración na interface de surfactante non chega normalmente ao nivel de saturación. A superficie aumenta durante a inspiración, o que consecuentemente deixa máis espazo para que sexan recrutadas na interface novas moléculas de surfactante. Na expiración a área superficial diminúe, e a capa de surfactante é espremida, o que fai que as moléculas de surfactante queden máis xuntas e que decreza a tensión superficial.
As moléculas de SP contribúen a incrementar a cinética de adsorción do surfactante da interface cando a concentración está por debaixo do nivel de saturación. Tamén establecen enlaces febles (forzas de Van der Waals) coas moléculas de surfactante na interface e mantéñenas durante máis tempo alí cando a interface se comprime. Xa que logo, durante a ventilación, a tensión superficial é xeralmente menor ca no equilibrio. A tensión superficial varía segundo o volume de aire nos pulmóns, o cal os protexe da atelectase (colapso) a baixos volumes e de danos tisulares a altos volumes.[4][6][7]
| Condición | Tensión (mN/m) |
|---|---|
| Auga a 25 °C | 70 |
| Surfactante pulmonar en equilibrio a 36 °C | 25 |
| Pulmóns sans ao 100% da capacidade pulmonar total | 30 |
| Pulmóns sans entre 40 e 60% da capacidade pulmonar total | 1~6 |
| Pulmóns sans por debaixo do 40% da capacidade pulmonar total | <1 |
Doenzas
editar- Síndrome de distrés respiratorio. Causado pola falta de surfactante, padecido frecuentemente polos meniños prematuros nacidos entre as 28-32 semanas de xestación.
- Deficiencia de surfactante conxénita
- Proteinose alveolar pulmonar
Historia
editarA finais da década de 1920 von Neergaard [11] identificou a función do surfactante pulmonar: incrementaba a compliancia pulmonar ao reducir a tensión superficial. Porén, o significado deste descubrimento non foi comprendido pola comunidade científica naquel momento. Tamén se decatou da importancia de ter unha tensión superficial baixa nos pulmóns dos neonatos. Máis tarde, a metade da década de 1950, Pattle e Clements redescubriron a importancia do surfactante e de ter unha baixa tensión superficial nos pulmóns. Ao final desa década descubriuse que a falta de surfactante era o que causaba a síndrome de distrés respiratorio nos neonatos.[6]
Notas
editar- ↑ 1,0 1,1 Vocabulario de morfoloxía, anatomía e citoloxía veterinaria. Santiago de Compostela, Universidade / Consellaría do Medio Rural, 2008 [1]
- ↑ 2,0 2,1 Diccionario galego de termos médicos. Santiago de Compostela, Xunta de Galicia, 2002. Páxina 736. [2]
- ↑ Hills, Brian A. (1999). "An alternative view of the role(s) of surfactant and the alveolar model". Journal of Applied Physiology 87 (5): 1567–1583. PMID 10562593. Arquivado dende o orixinal o 06 de xuño de 2010. Consultado o 29 de maio de 2012.
- ↑ 4,0 4,1 Samuel Schürch, Hans Bachofenb, Fred Possmayer (1992). "Pulmonary surfactant: Surface properties and function of alveolar and airway surfactant". Pure and Applied Chemistry 64 (11): 1745–1750. doi:10.1351/pac199264111745.
- ↑ 5,0 5,1 Fred Possmayer, Kaushik Naga, Karina Rodrigueza, Riad Qanbarb, Samuel Schürch (2001). "Surface activity in situ, in vivo, and in the captive bubble surfactometer". Comparative Biochemistry and Physiology - Part A: Molecular & Integrative Physiology 129 (1): 209–220. doi:10.1016/S1095-6433(01)00317-8.
- ↑ 6,0 6,1 6,2 Veldhuizena,Ruud; Nagb, Kaushik; Orgeigc, Sandra; Possmayer, Fred (1998). "The role of lipids in pulmonary surfactant". Biochimica et Biophysica Acta (BBA) - Molecular Basis of Disease 1408 (2-3): 90–108. doi:10.1016/S0925-4439(98)00061-1.
- ↑ 7,0 7,1 Samuel Schürch, Hans Bachofenb, Fred Possmayer (2001). "Surface activity in situ, in vivo, and in the captive bubble surfactometer". Comparative Biochemistry and Physiology - Part A: Molecular & Integrative Physiology 129 (1): 195–207. doi:10.1016/S1095-6433(01)00316-6.
- ↑ West, John B. (1994). Williams & Wilkins, ed. Respiratory physiology-- the essentials. Baltimore. ISBN 0-683-08937-4.
- ↑ Wright JR. Host defense functions of pulmonary surfactant. Biol Neonate. 2004;85(4):326-32. Epub 2004 Jun 8.
- ↑ HW Taeush (2002 Oct). "Improving Pulmonary Surfactants". Acta Pharmacologica Sinica. Supplement: 11–15.
- ↑ von Neergaard, Kurt (1929). "Neue Auffassungen uber einen Grundbegriff der Atemmechanik. Die Retraktionskraft der Lunge, abhaenging von der Oberflaechenspannung in den Alveolen". Z. Gesant Exp Med (Germany) 66: 373–394.
Véxase tamén
editarLigazóns externas
editar- Mini review on Pulmonary Surfactant[Ligazón morta] Composición, función e patoloxías do surfactante pulmonar. (en inglés)