Organismo anaerobio
Un organismo anaerobio ou anaerobio é un organismo que non require oxíxeno para vivir. Algúns reaccionan negativamente ou mesmo morren en presenza de oxíxeno, outros poden toleralo pero non o usan, e outros viven anaerobicamente en certas condicións e aerobicamente noutras (anaerobios facultativos). Os organismos anaerobios poden ser unicelulares, como certos protozoos (por exemplo, Entamoeba histolytica, Trichomonas vaginalis),[1] ou moitas bacterias,[2] ou multicelulares, como o verme parasito Trichinella spiralis xuvenil[3] ou algúns poliquetos do xénero Nereis, que poden vivir durante longo tempo en anaerobiose grazas ao seu metabolismo adaptado a condicións con diferentes graos de hipoxia[4].
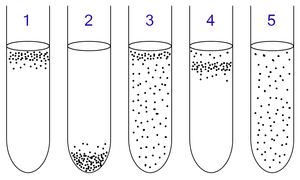
1: Aerobio obrigado, que necesita oxíxeno porque non pode fermentar nin respirar anaerobicamente. Xúntanse na parte superior do tubo, onde a concentración de oxíxeno é maior.
2: Anaerobio obrigado, que morre envelenado polo oxíxeno, polo que crecen todos xuntos no fondo do tubo, onde a concentración de oxíxeno é menor.
3: Anaerobio facultativo, que crece con ou sen oxíxeno, porque pode metabolizar enerxía aeróbica ou anaerobicamente. Crecen en maior número na parte superior do tubo porque a respiración aeróbica xera máis ATP que a fermentación ou a respiración anaeróbica, pero algúns crecen tamén no resto do tubo.
4: Microaerófilo, que necesita pequenas cantidades de oxíxeno porque non pode fermentar ou respirar anaerobicamente, pero que morre envelenado en altas concentracións de oxíxeno. Crecen na zona superior do tubo pero non na parte máis superior.
5: Aerotolerante, que non require oxíxeno, xa que ten un metabolismo enerxético anaerobio, pero non morre envelenado se está en presenza de oxíxeno. Crecen en todo o tubo.
A efectos prácticos distínguense tres categorías de anaerobios:
- Anaerobios obrigados ou estritos, para os que a presenza do oxíxeno é nociva e letal.[5][6] No seu metabolismo enerxético poden utilizar fermentacións ou a respiración anaerobia.
- Anaerobios facultativos, que poden crecer con ou sen oxíxeno, polo que poden vivir tanto en condicións aerobias coma anaerobias. Poden cambiar de metabolismo e utilizan o oxíxeno para facer a respiración aerobia cando este está presente, e xeralmente fermentan ou respiran anaerobicamente cando non hai oxíxeno.[7]
- Aerotolerantes, que non utilizan o oxíxeno para crecer, pero poden tolerar a súa presenza, xa que para eles non é letal.[7]
No corpo humano
editarNa flora humana bacteriana, os organismos anaerobios encóntranse no tracto gastrointestinal, e poden ser obrigados ou facultativos.[8] Algunhas bacterias anaeróbicas producen infeccións ou toxinas clinicamente importantes, como a do tétano.
Cultivo de anaerobios
editarComo os cultivos microbiolóxicos normais teñen lugar en contacto co aire atmosférico, o cal é un ambiente aerobio, o cultivo de anaerobios supón un problema. Porén, hai varias técnicas que se empregan en microbioloxía para cultivar organismos anaerobios; por exemplo, manexar as bacterias nunha "caixa de luvas" estanca de laboratorio chea de nitróxeno ou utilizar outros contedores selados especiais, ou técnicas como a inxección das bacterias nunha planta dicotiledónea, que é un ambiente con oxíxeno limitado. O Sistema GasPak é un contedor illado que mantén un ambiente anaerobio pola reacción de auga con tabletas de borohidruro de sodio e bicarbonato de sodio para producir gas hidróxeno e dióxido de cabono. O hidróxeno reacciona despois co gas oxíxeno nun catalizador de paladio para producir máis auga, o que elimina o oxíxeno. O problema co método Gaspak é que pode ter lugar unha reacción adversa pola que poden morrer as bacterias, por iso se debe utilizar un medio de caldo de tioglicolato. O tioglicolato proporciona un medio que imita o do método da planta dicotiledónea, o que produce non só un ambiente anaerobio senón tamén todos os nutrientes necesarios para o crecemento das bacterias.
Potencia antibiótica
editarCertos antibióticos poden ser efectivos ou non contra microbios aerobios ou anaerobios dependendo do ambiente intracelular, permeabilidade celular, ou os encimas producidos polo organismo. Propuxéronse algúns mecanismos para explicar por que un anaerobio pode ser sensible ou non a un determinado antibiótico, aínda que hai aspectos que non están claros.
Cefamicinas
editarUnha clase de antibióticos β-lactámicos chamados cefamicinas (cefoxitina, cefotetán etc.) son especialmente efectivos contra os anaerobios debido á súa capacidade de manter a súa integridade estrutural en presenza de β-lactamases codificadas en plásmidos ou no cromosoma bacteriano.[9] Aínda que as cefamicinas son normalmente efectivas contra os anaerobios, poden orixinarse resistencias debido á diminución da permeabilidade celular ou á produción de distintas proteínas que se unen á penicilina (PBP).[10]
Metronidazol
editarO metronidazol é outro antibiótico que é efectivo especificamente contra anaerobios, que é unha prodroga con propiedades antimicrobianas que só son efectivas en ambientes anaerobios. Unha vez que está dentro da célula, o metronidazol é metabolizado e reducido parcialmente pola ferredoxina, un importante compoñente que intervén na cadea de transporte de electróns anaeróbica.[11] Os metabolitos de metronidazol incorpóranse ao ADN celular e forman moléculas inestables que inhiben a síntese de proteínas, o que finalmente mata á célula bacteriana.[12] Como o metronidazol require un ambiente reducido como no que viven os anaerobios, non é efectivo contra bacterias aerobias.
Aminoglicósidos
editarUnha importante clase de antbióticos son os aminoglicósidos (estreptomicina, kanamicina etc.) non son efectivos contra as bacterias anaeróbicas a causa da súa incapacidade de chegar ao ribosoma.[11] Os aminoglicósidos non poden entrar en células que non realicen un transporte de electróns dependente do oxíxeno ou nitrato. Por tanto, os aminoglicósidos non poden entrar en células anaeróbicas para inhibir a actividade ribosómica.[12]
Notas
editar- ↑ Upcroft P, Upcroft JA (2001). "Drug Targets and Mechanisms of Resistance in the Anaerobic Protozoa". Clinical Microbiology Reviews 14 (1): 150–164. PMC 88967. doi:10.1128/CMR.14.1.150-164.2001.
- ↑ Levinson, W. (2010). Review of Medical Microbiology and Immunology (11th ed.). McGraw-Hill. pp. 91–93. ISBN 978-0-07-174268-9.
- ↑ Roberts, Larry S., John Janovay (2005). Foundations of Parasitology (7th ed.). New York: McGraw-Hill. pp. 405–407.
- ↑ Schöttler, U. (November 30, 1979). "On the Anaerobic Metabolism of Three Species of Nereis (Annelida)" (PDF). Marine Ecology Progress Series 1: 249–54. ISSN 1616-1599. doi:10.3354/meps001249. Consultado o February 14, 2010.
- ↑ Prescott LM, Harley JP, Klein DA (1996). Microbiology (3rd ed.). Wm. C. Brown Publishers. pp. 130–131. ISBN 0-697-29390-4.
- ↑ Brooks GF, Carroll KC, Butel JS, Morse SA (2007). Jawetz, Melnick & Adelberg's Medical Microbiology (24th ed.). McGraw Hill. pp. 307–312. ISBN 0-07-128735-3.
- ↑ 7,0 7,1 Hogg, S. (2005). Essential Microbiology (1st ed.). Wiley. pp. 99–100. ISBN 0-471-49754-1.
- ↑ "Anaerobic bacteria – Overview". Arquivado dende o orixinal o 17 de maio de 2013. Consultado o 20 de xullo de 2014.
- ↑ Bosso, John A.; Randall A. Prince (1990). "Anti-Anaerobic Antimicrobial Agents: Cefoxitin, Cefotetan, Clindamycin, and Metronidazole". Texas Heart Institute Journal. 2 17: 77–85.
- ↑ Rasmussen, B.A; Bush, Tally (1994). "Antimicrobial Resistance in Anaerobes". Clinical Infectious Diseases (en inglés) 24: 110–20.
- ↑ 11,0 11,1 Bryan, L.E.; S.K. Kowand (1979). "Mechanism of Aminoglycoside Antibiotic Resistance in Anaerobic Bacteria: Clostridium Perfringens and Bacteroides Fragilis". Antimicrobial Agents and Chemotherapy. 1 15: 7–13. doi:10.1128/aac.15.1.7.
- ↑ 12,0 12,1 Bosso, John A.; Randall A. Prince (1990). "Anti-Anaerobic Antimicrobial Agents: Cefoxitin, Cefotetan, Clindamycin, and Metronidazole". Texas Heart Institute Journal. 2 17: 77–85.